10 правил ухода за лицом с розацеа
Комплексный уход при розацеа — залог здоровой кожи. Помимо применения косметологических средств, необходимо придерживаться правильной диеты и посещать врача. Так называемая «спящая стадия» требует соблюдения простых правил в виде отказа от острых продуктов и кофе. Не менее важно выполнять ежедневный ритуал по уходу за чувствительной и капризной кожей.
Увлажнение
Любой тип кожи нуждается в увлажнении. Будучи уязвимым в период болезни, эпидермис с розацеа II стадии превращается в одну сплошную рану.
Крем для лечения розацеа «Эпидерил Demodex» моментально освежает кожу, а регенерация усиливается в разы. Главное, не давать коже высыхать между умыванием и нанесением крема. Желательно использовать лосьоны и термальную воду.
Защита от солнца
Ультрафиолетовые лучи — триггер для розацеа. Солнцезащитный крем с SPF 30+ необходим для кожи круглый год. Наносить лучше после увлажняющего средства каждый день. Рекомендуется остановить выбор на продукте широкого спектра действия с фильтрами от UVB и UVA-лучей для чувствительной кожи.
Очищение
Тройное очищение регенерирующими продуктами «Эпидерил Demodex» устраняет излишки кожного зала, бактерии и остатки макияжа. Обеспечивая антиоксидантную защиту, уход нормализует барьерные функции кожи и улучшает микроциркуляцию.
Укрепление сосудов
Дерматологи часто прописывают для лечения розацеа на лице витаминный курс Р и С. Помимо рутина, рекомендуется использовать антиперозную сыворотку под крем. Таким образом, можно предотвратить новые повреждения кожных сосудов.
Защита лица от холода
В прохладную погоду важно закрыть лицо от ветра. Помогут мягкие шелковые шарфы. При сильном холоде подойдут балаклавы или стандартные медицинские маски. Внимательное отношение к коже лица не позволит развиться покраснениям и воспалениям.
Выбор косметики
Грамотно подобранный уход за кожей ослабит проявления розацеа. Несколько простых правил:
- «нет» средствам, вызывающих покалывание, жжение и раздражение;
- «да» косметике без отдушек;
- тест продукта на руке или шее;
- выбор в пользу многофункциональных средств.
Ежедневный уход за кожей лица и шеи (лосьон, пенка, гель, крем) «Эпидерил Demodex» эффективно борется с акне, розацеа и прыщами. 2-3 раза нанесения в сутки гарантируют поддержание чистоты кожи в течение дня.
Безопасный уход
Любая ошибка, связанная с препаратами для лечения розацеа, чревата серьезными последствиями. О косметических средствах из масс-маркета необходимо забыть навсегда. В приоритете — профессиональная косметика. Желательно заменить весь комплекс для ухода. Оптимальная косметичка состоит из очищающего лосьона, увлажняющего крема, геля для умывания.
Вред спирта и скрабов
Спирт истончает сосуды и сушит даже жирную кожу. Частота использования скрабов не должен быть меньше 1,5-2 недель. Если поначалу шелушения будут обильные, со временем они пройдут. Весь секрет в умеренном количестве процедур скрабирования. Это значит, что лишнего стресса для кожи также будет меньше.
Увлажнитель воздуха
Зимние морозы способны серьезно высушить кожу. Мази для лечения розацеа — первая необходимость, но не стоит забыть об условиях жизни. Увлажнители воздуха возвращают влагу в высушенный центральным отоплением воздух.
«Нет» экспериментам
При розацеа любое косметическое средство нуждается в тщательной проверке. Большинство необдуманных выборов заканчиваются гиперчувствительностью. Ошибки при выборе крема оборачиваются аллергией и забитыми порами.
Придерживайтесь одной схемы по уходу. Базовый уход и кремы «Эпидерил Demodex» изготовлены на основе метронидазола, трав и природных масел.
Заказывайте онлайн в аптеках вашего города.
Организация, принимающая претензии на территории Таможенного союза: ООО «Космофарм», Россия, 107076, г. Москва, ул. Стромынка, д.19, корп. 2, помещение 128, комната 7, тел +7(495) 644-00-31
Имеются противопоказания. Перед применением необходимо проконсультироваться со специалистом
Источник
Розацеа
Розацеа – это хроническое рецидивирующее заболевание кожи. К сожалению, вылечить его невозможно, но можно контролировать и научиться с ним жить.
Розацеа характеризуется повторяющимися эпизодами приливов (flashing), расширением мелких и поверхностных сосудов кожи лица. Сначала она может проявляться только периодическим покраснением кожи, которое на более поздних стадиях становится постоянным и интенсивным и сопровождается повышенной чувствительностью, отеком, зудом и, в некоторых случаях, появлением папул и пустул (в зависимости от ее типа).
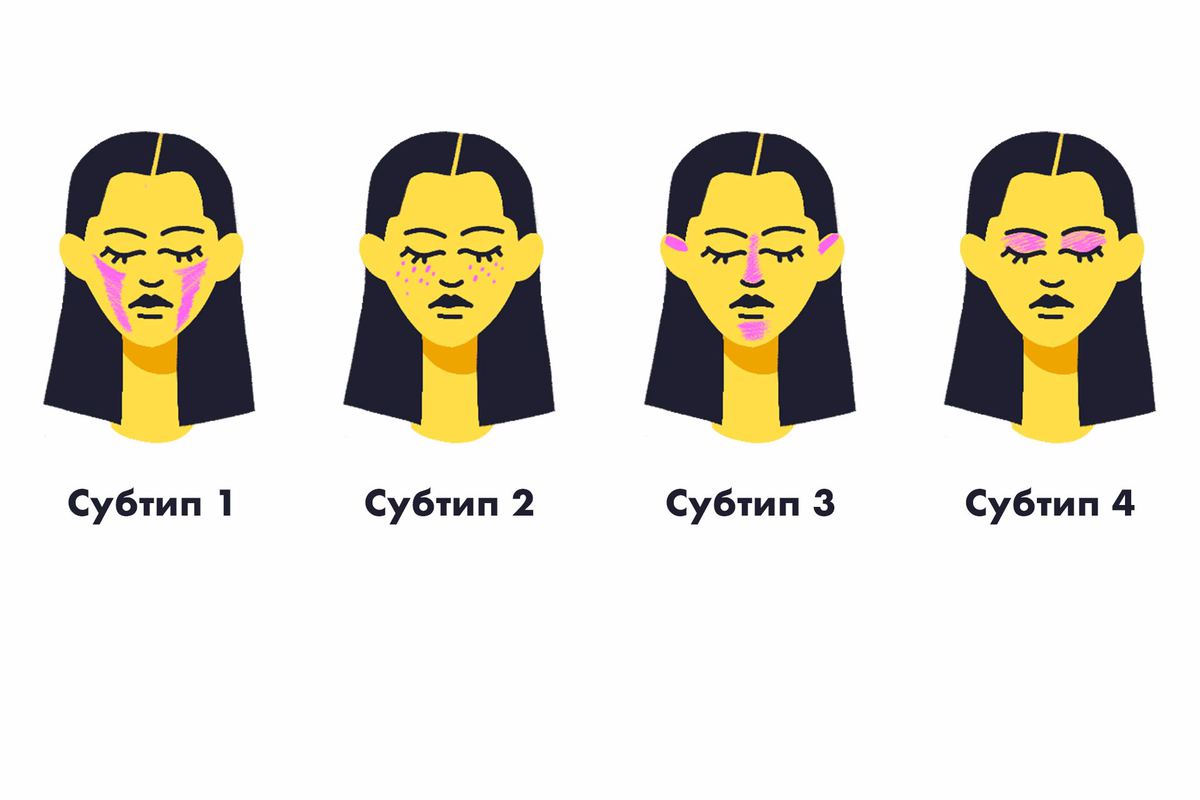
Выделяют четыре подтипа розацеа:
1. Эритемато-телеангиэктатический
Среди его симптомов купероз, появление зуда, жара и жжения; капиллярная сетка становится все более выраженной.
2. Папуло-пустуллезный
Для него характерны воспаления, покраснения, выраженная сосудистая сетка, наличие папул и пустул, гиперплазия сальных желез и как следствие уплотнение кожи. Кожа жирная, но по ощущениям может быть сухой и стянутой.
3. Ринофима
Тяжелая форма розацеа, проявляется изменением мягких тканей и уплотнением кожи носа, реже подбородка, может распространяться на шею и грудь. Хронический отек и воспаление приводят к гиперплазии дермы и сальных желез, а затем к фиброзу, золотой стандарт лечения – лазерная хирургия.
4. Офтальмо розацеа (глазная форма)
Блефарит, конъюнктивит, воспаление века, нарушение зрения, а также в ощущении песка, рези или попадания инородного тела. Лечение проводится у офтальмолога.
Возможные причины появления розацеа
- генетическая предрасположенность;
- пептид кателицидин. При розацеа в коже вырабатывается больше антимикробного пептида кателицидина, защищающего ее от инфекций. Его уровень в пораженной коже всегда значительно повышен;
- гормональный фон (высокий уровень эстрогенов);
- патогенные микроорганизмы. Bacillus oleronius (обитает в организме клеща Demodex) – стимулирует воспалительные реакции у пациентов папуло- пустуллезной розацеа.
Многочисленные исследования показали улучшение симптомов розацеа после избавления от Helicobacter pylori. Однако установить связь сложно.
Что делать?
Розацеа нельзя вылечить. Можно добиться стойкой длительной ремиссии, но при малейшей поблажке в образе жизни, розацеа будет по-тихоньку побеждать. Терапия при заболевании комплексная и зависит от формы заболевания – доктор назначает препараты для приема внутрь, специальную косметику, аппаратные процедуры и диету. Вместе с дерматологом к лечению подключаются гастроэнтеролог, гинеколог-эндокринолог, и, при необходимости, психотерапевт.
Антистресс-мероприятия
Нормализовать режим сна, повесить в спальне темные шторы, заняться медитацией, минимизировать лишнюю информацию и токсичных людей.
Питание
В опросе Национального общества розацеа, в котором приняли участие более 400 пациентов, 78% изменили свой рацион из-за розацеа. Из этой группы 95% сообщили о последующем сокращении вспышек. Как триггер действовали: горячие кофе и чай, алкоголь, включая вино, специи, томаты, шоколад, цитрусовые и молочные продукты.
Домашний уход
Он должен быть направлен на восстановление эпидермального барьера и улучшение барьерной функции кожи, коррекцию себосекреции, снижение реактивности сосудов, восстановления микробиома кожи. Рекомендуется исключить использование косметики с витамином С, спиртом, ретинолом, кислотами (за исключением миндальной, азелаиновой, молочной – но их использовать строго по назначению врача), пилинги, абразивы, брашинги и другие гаджеты, стимулирующие обновление кожи.
Процедуры (после или иногда параллельно лечению)
Исключить агрессивные косметологические процедуры (физические и химические пилинги, скрабы, дермабразию, растирающие процедуры, термоактивные маски, активные массажи и самомассажи лица).
- лимфодренажные массажи;
- микротоковая терапия – нормализует обменные процессы;
- инъекции обогащённой тромбоцитами плазмы – самые эффективные для купирования воспаления. С этой же целью делают курс криомассажа;
- инъекции ботулотоксина в технике мезоботокс – стабилизируют сосудистую сетку и уменьшают сальность;
- лазерная терапия (Vbeam Candella) – коагуляция глубоких и мелких капилляров;
- фототерапия (BBL, IPL) – воздействие широкополосного света уменьшает воспалительный процесс, коагуляция глубоких и мелких капилляров, в том числе данный метод это отличная поддерживающая терапия;
- инъекции биомимитических пептидов (аквашайн br) – помогают стабилизировать работу сосудов, после того как ушло восторг;
- химические пилинги (азелаиновая кислота) слабой концентрации – мягкое обновление кожи, уменьшение воспаления.
Личные триггеры
Тем, у кого есть розацеа, необходимо сесть и выписать на бумаге то, что вызывает у вас ухудшение состояния. Приступите к этому как можно раньше и постарайтесь какое-вовремя вести дневник наблюдений, отмечая, что вызывает ли обострение: какая еда, погодные условия, процедуры, посещение сауны. Результаты могут оказаться очень неожиданными.
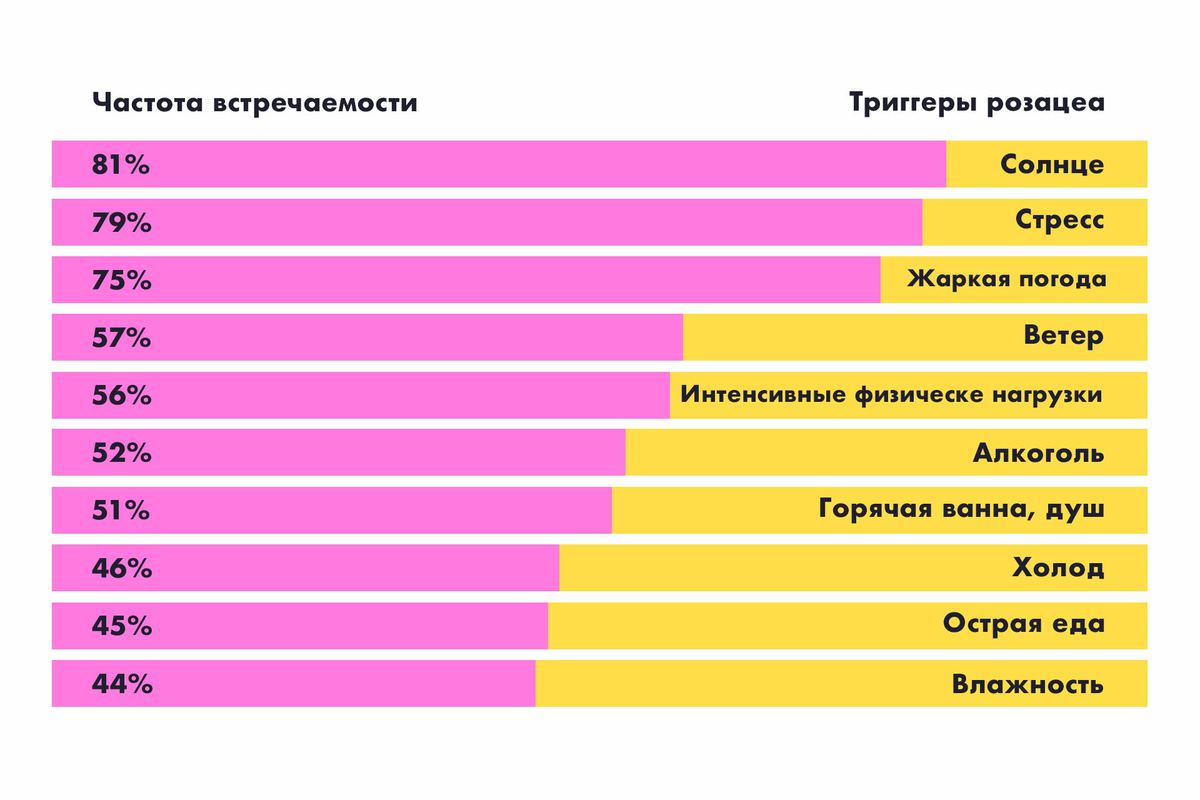
Самые частые триггеры — стресс, ультрафиолет и…
Источник
Что такое розацеа и как справиться с краснотой на лице
Рассказываем, откуда берутся стойкие покраснения на лице, что их провоцирует и как вычислить свои триггеры.
Что такое розацеа и откуда взялось такое название?
Розацеа — хроническое незаразное заболевание кожи, при котором она склонна к покраснению и появлению видимых сосудов в зонах носа, лба, щёк и подбородка. Хроническое — значит длится долго и требует постоянной терапии, а излечиться полностью часто невозможно. В случае с розацеа это не угрожает жизни и её качеству, если соблюдать рекомендации врача и придерживаться симптоматического лечения.
Розацеа как болезнь описали ещё в 14‑м веке. Французский хирург Ги де Шолиак видел людей с «покраснениями на лице, особенно на лбу и щеках» и придумал болезни название «купероз». В переводе с французского это означает «розовые капли», что никак не связано с цветами. Это французское название заболевания очень прижилось в нашей стране, из-за этого иногда возникает путаница. Люди называют куперозом только сосудистую сетку на лице, а розацеа — остальные признаки. Но в зарубежных рекомендациях это синонимы.
Термин розацеа пришёл в науку аж в 19‑м веке и был связан с акне — раньше считали, что покраснения являются одной из его форм, и назвали это acne rosacea, или «розовые угри». Название осталось, но было доказано, что воспаления при розацеа отличаются от акне.
Акне разнообразнее — оно бывает в виде кист, узлов с гнойным содержимым и чёрных точек, а краснота окружает только воспаления. Болезнь чаще возникает у людей с жирным типом кожи, начинается обычно в подростковом возрасте и затрагивает не только лицо, но и тело. Но случается, что у человека есть и акне, и розацеа. Чтобы отделить признаки одной болезни от другой и отыскать способ сделать кожу лучше, понадобится помощь врача-дерматолога.
Как выглядит розацеа?
Главным признаком розацеа является постоянное покраснение кожи в типичных местах, но это может выглядеть по-разному.
У болезни выделяют 4 подтипа. Типы — это не стадии: розацеа может сразу начаться с утолщения кожи или акнеподобных воспалений. Хотя у некоторых может развиваться и по нарастанию.
- 1‑й подтип отличается покраснением лица и расширением сосудов преимущественно по центру. Со временем эти признаки не проходят вообще — у человека сохраняются румянец и сосудистые сетки. Но по-научному правильно называть покраснение эритемой, а видимые сосуды — телеангиэктазиями.
- 2‑й подтип может встречаться в комбинации с первым или существовать сам по себе. Здесь краснота ярко выражена, а на лице появляются папулы или пустулы — прыщи с гнойным содержимым и без него. Человек может ощущать жжение и покалывание в этих областях.
- 3‑й подтип делает лицо человека бугристым за счёт утолщения кожи и формирования шишковидных образований под названием «фимы». Фимы возникают из-за того, что сальные железы увеличиваются в размерах, а ещё соединительная ткань в коже уплотняется. Например, изменение носа при розацеа называется ринофима. Краснота, расширенные сосуды и папулы тоже могут быть при этом подтипе.
- 4‑й подтип — самый тяжёлый и поражает глаза. Внешне выглядит так, будто у человека ячмень. И ощущения те же. Текут слёзы, кажется, будто что-то попало в глаз. и от этого всё печёт и чешется.
Откуда взялась эта болезнь кожи?
Учёные до сих пор не могут определить точные причины развития розацеа. Но из того, что удалось обнаружить, выделяют:
- генетику;
- сильный иммунный ответ на бактерию Bacillus oleronius или присутствие клеща Demodex в волосяных фолликулах;
- наличие в организме Helicobacter pylori — бактерии, встречаемой при болезнях ЖКТ;
- сбой в работе белка кожи кателицидина, который провоцирует отёк и красноту.
Все эти причины пока только предполагают: не у всех людей с розацеа живут в коже клещи, а в желудке — болезнетворные бактерии.
Кто больше подвержен розацеа?
Розацеа может болеть каждый. Чаще болезнь встречается у женщин и в лёгкой форме. Мужчины болеют реже, но склонны к развитию тяжёлой формы.
Розацеа когда-то называли «проклятьем кельтов»: есть группы людей, более склонных к болезни. Выше всего риск розацеа вот у кого:
- люди в возрасте 30–50 лет;
- светлокожие, особенно со светлыми глазами с голубыми глазами;
- близкие родственники скандинавов или кельтов — современных жителей Ирландии, Шотландии, Уэльса, Корнуолла и острова Мэн;
- те, у кого в семье были родственники с розацеа или тяжёлыми формами акне;
- те, у кого есть акне средней и тяжёлой степени тяжести.
«Проклятие кельтов» действительно передаётся по наследству, но больше всего этому подвержены жители Великобритании и Скандинавии. К примеру, в британской королевской семье розацеа страдала принцесса Диана, а сейчас стойкий яркий румянец на щеках можно заметить на лицах принца Чарльза и его сына Гарри.
Румяные щёки — это уже розацеа?
Нет. Иногда розовые щёки — это просто розовые щёки.
Если вы краснеете в жару, во время тренировок или на публике, а краснота уходит, как только вы оказываетесь в покое и прохладе, то у вас на лице румянец. Это естественная реакция на стресс и изменение погодных условий. Организм на любые кажущиеся ему опасными моменты вашей жизни запускает реакцию «бей или беги». Одним из её проявлений является усиленный приток крови к коже и расширение капилляров. Это проходит, как только вы успокоитесь или доберётесь до дома.
Но если вы замечаете, что краснеете часто и это не проходит, а причину определить трудно, то стоит обратиться к врачу-дерматологу. Первые проявления розацеа могут выглядеть как расширенные капилляры на крыльях носа, которые то проходят, то появляются вновь. Или румянец как после пробежки, хотя вы всего-то катались в метро.
Что провоцирует розацеа?
Сосуды пациентов с розацеа легко реагируют на внешние изменения расширением, а почему — до сих пор неясно. Но известны провокаторы болезни, или триггеры. Чаще всего розацеа проявляется при воздействии на кожу солнца, ветра, жаркой погоды, а ещё при употреблении алкоголя.
Розацеа — болезнь любителей выпить?
И да и нет. Алкоголь является триггером розацеа, но не самым частым.
Алкоголь в списке триггеров находится лишь на пятом месте, поэтому нельзя считать выпивку первопричиной болезни. Есть предубеждение, что розацеа страдают люди с алкоголизмом. Это не так. Не все люди с розацеа пьют. А даже если позволяют выпить бокал вина, то и его хватит, чтобы сосуды расширились.
Как врач определит, что у меня именно розацеа?
У многих заболеваний есть чёткие критерии для того, чтобы поставить диагноз. Доктор Хаус кричит в сериале «Волчанка!» не потому, что ему так показалось. Он увидел свойственные болезни признаки. У розацеа они тоже есть.
Чтобы определить розацеа, достаточно одного диагностического симптома или двух основных — и всё это можно определить внешне без сдачи анализов. Все остальные признаки считаются вторичными. Их учитывают, чтобы подобрать лечение симптомов розацеа. Но для диагноза это роли не играет.
Признаки, по которым ставят диагноз розацеа
- Диагностические признаки розацеа: стойкое покраснение лица, утолщение кожи.
- Основные признаки розацеа: видимые кровеносные сосуды, раздражение глаз, папулы и нестойкое покраснение лица.
Можно ли как-то предвидеть развитие розацеа и поставить диагноз заранее, чтобы начать лечение?
На самом деле можно. Иногда врачам удаётся заметить изменения кожи у подростков и молодых девушек и парней до 30 лет. Обычно люди обращаются к врачу-дерматологу за помощью в лечении акне, а он замечает покраснение на коже и видимые сосуды.
Но эта находка никак не поможет вылечить розацеа. Это неизлечимая болезнь, которую, к счастью, можно контролировать. И чем раньше вы обратитесь к врачу, тем лучше кожа будет выглядеть и поддаваться симптоматическому лечению. А если получится понять свои триггеры и избегать их, то следы болезни будут почти незаметны.
Как лечат симптомы розацеа?
Наблюдение за триггерами
Это первая ступень в облегчении симптомов и очень важная. До кремов и назначения лазерных процедур врач прежде всего посоветует убрать триггеры розацеа. Не все их знают, поэтому поначалу может быть непросто.
Лучший способ определить триггеры — познакомиться со списком самых частых и начать вести дневник. Национальное сообщество экземы советует вести его каждый день и отслеживать 6 основных пунктов:
- Погода. Поскольку ветер, жара и влажность обостряют розацеа, нужно поглядывать на прогноз погоды.
- Еда и напитки. Розацеа провоцируют острые блюда, вино, сидр, цитрусовые и другие продукты. Ваша цель — не исключить разом все радости жизни, а наблюдать, как на них отзывается кожа.
- Физическая активность. Интенсивные тренировки до пота и сбивчивого дыхания — триггеры розацеа. Если не хотите бросать спортзал — снижайте интенсивность и смотрите, в каком темпе ваша кожа не краснеет.
- Косметика и уход для лица. Любая косметика может повысить чувствительность кожи, так как не бывает гипоаллергенных средств. Стандартов, по которым средства так называют, нет. Тот же принцип работает и с розацеа.
- Назначения врача. Если вы лечите розацеа, то наверняка вам нужно ежедневно что-то мазать на кожу или пить. Ставьте в дневнике галочку о том, что не забыли это сделать.
- Состояние кожи. Укажите, как сегодня выглядит ваше лицо и есть ли какие-то изменения.
Избавиться от триггеров — значит держать болезнь под контролем. Кому-то достаточно выполнить этот этап, чтобы покраснение исчезло.
Лечение симптомов розацеа
Подбирать лечение розацеа должен врач-дерматолог с учётом ваших основных проблем с кожей. Препараты и процедуры могут меняться. Это зависит от симптомов розацеа или сопутствующих болезней. Например, нет ли у вас одновременно розовых угрей и акне.
Но мы можем перечислить несколько эффективных способов убрать симптомы розацеа из международных гайдлайнов.
Покраснения, прыщи и видимые сосуды. Почти все известные способы терапии розацеа эффективны при этих жалобах. Уменьшить их помогают мази с антибиотиком в составе — наиболее изучен и эффективен метронидазол. А ещё гели, способные сужать сосуды. Например, средство «Мирвазо» из аптеки. Также можно попробовать азелаиновую кислоту в большой концентрации. А вот ретиноиды работают при розацеа хуже. Доказательства эффективности при этой болезни скудные. Ещё помогает лазерная и световая терапия. Аппарат IPL — убирает красноту на 20% после первого применения. Но как часто повторять процедуру и надолго ли хватит эффекта — неясно. А лазер за три применения может полностью убрать красноту и сосудистую сетку. Эффект продлится около пяти лет.
Уплотнение кожи и разрастания на ней. А вот фиму убрать с лица можно c помощью фракционного CO2-лазера или хирургическим путём. Это работает и даёт результат в виде кожи без образований. Может хватить одной операции и поддерживающего лечения в виде кремов или таблеток, чтобы утолщения больше не появились. Но могут понадобиться и курсы лазерной терапии — всё зависит от тяжести состояния.
Воспаление глаз. Здесь лучше всего помогает уход за слизистой глаз и увлажнение каплями, а также приём системных антибиотиков. Их нужно не мазать, а пить.
Постоянное наблюдение у врача-дерматолога
Чтобы взять розацеа под контроль, нужно заручиться поддержкой специалиста. Это должен быть врач-дерматолог, который хорошо разбирается в вашей болезни и может подобрать эффективное лечение симптомов. Методы, описанные выше, ему положено знать.
Лечение симптомов розацеа — длительный процесс. Насколько он затянется, определяет врач. Возможно, вам нужно будет продолжать мазать или принимать препараты годами. А ещё бережно относиться к коже и ухаживать за ней, обращая внимание на триггеры.
⚡️Акне тоже требует постоянного и внимательного ухода
Источник