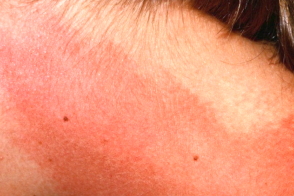
Солнечная экзема — признаки фотодерматоза
Одни считают аллергию на солнце выдумкой. Дескать, на ультрафиолетовые лучи реакции быть не может. Другие уверены: еще как может! Давайте разбираться, ведь солнце с каждым днем припекает все сильнее.
Автор: Татьяна Семенычева
Дата публикации: 15.12.2020
Неразбериха происходит из-за путаницы понятий. Дело в том, что есть два основных типа аллергических реакций. Первый возникает при контакте с конкретным аллергеном: пылью, пыльцой, плесенью, шерстью животных и пр. Разумеется, не у всех людей, а лишь у тех, кто имеет к ним повышенную чувствительность. Тут все понятно: встретился человек с «недружественным» аллергеном — самочувствие ухудшилось. Это называется истинной аллергией.
Но существует и другой тип аллергии – гистамин-зависимый. Его еще называют псевдоаллергией, потому что реакция развивается… без участия аллергена. В этом-то и парадокс — истинного аллергена нет, а симптомы аллергии есть! Притом как две капли воды напоминающие настоящую аллергическую реакцию. Так вот, повышенная чувствительность к солнцу тоже относится к гистамин-зависимым реакциям.
1. Как солнце может вызвать аллергическую реакцию? Это же не истинный аллерген, как пыль, плесень или пыльца…
При гистамин-зависимых реакциях симптомы аллергии появляются не из-за контакта с аллергеном, а из-за увеличения концентрации гистамина в тканях. Это может происходить по разным причинам. Например, существуют определенные продукты питания (клубника, орехи, шоколад, сыр и т. д. ), которые содержат вещества-либераторы. Эти вещества действуют на тучные клетки (базофилы) и эозинофилы, заставляя их интенсивно выделять гистамин. Кроме того, физические факторы – холод, жара, ультрафиолетовое излучение — тоже способствуют выбросу гистамина. А как действует гистамин?
Если вам когда-то делали скарификационные кожные пробы (один из методов диагностики аллергии), то вы помните, что на кожу капали гистамин. Это место начинало зудеть, краснеть и отекать. Так вот, аналогичная реакция может возникнуть и после пребывания на солнце. Опять же, из-за увеличения концентрации гистамина и его воздействия на рецепторы клеток кожи.
Признаки аллергии на солнце
2. Какие признаки аллергии на солнце? Чем они отличаются от симптомов фотодерматоза?
По сути, ничем. Фотодерматоз — это повышенная чувствительность к солнечным лучам. То, что в народе и называют аллергией на солнце. Как уже говорилось, из-за выброса гистамина прежде всего страдает кожа.
Поэтому первый признак аллергии на солнце — кожный зуд.
Второй симптом фотодерматоза – высыпания на коже. Они, правда, появляются не всегда, не у всех и в очень разной степени. Но если появляются, то форма, цвет и размер могут быть самыми разными. Начиная от мелкоточечных пятен по типу фолликулита – в виде небольших «пупырышков», заканчивая крапивницей – пятнистой сыпью, цвет которой варьируется от бледно-розового до ярко-красного.
Третий признак аллергии на солнце – поражение преимущественно открытых участков тела: лица, шеи, рук, голеней. То есть тех мест, куда «достали» ультрафиолетовые лучи. Это важный момент для диагностики, потому что, если проблемы с кожей возникают на закрытых участках, скорее всего, имеет место какая-то пищевая провокация.
Четвертый возможный признак аллергии на солнце — респираторные проявления. Ведь гистамин циркулирует в крови, что может вызвать реакции общего типа: подъем температуры (до 38 градусов), заложенность носа, чихание, слезотечение, различные отеки. А также сухое подкашливание типа астматического. Впрочем, подобные системные реакции обычно появляются у людей, которые изначально имеют такую предрасположенность. Все-таки первые признаки аллергии на солнце – именно кожные проблемы. И именно на открытых участках тела.
3. Что такое солнечная экзема? Как она проявляется и чем опасна?
Солнечная экзема – это еще одна возможная реакция кожи на ультрафиолетовое излучение. Она проявляется возникновением на открытых участках тела волдырей и пузырьков, которые лопаются, образуя мокнущие эррозии (экзема – это мокнутие), что приводит к сильному зуду. Люди расчесывают кожу и нередко травмируют ее еще больше. Это может закончиться присоединением вторичной инфекции, усугубляющей остроту процесса.
Симптомы фотодерматоза
4. У меня аллергия на луговые травы. В солнечные дни, спустя несколько часов после прогулки, на руках иногда появляется зудящая сыпь. Это симптом фотодерматоза или поллиноза?
Вообще, пыльца – больший раздражитель, нежели солнце. Реакция на пыльцу может возникнуть практически мгновенно. А фотодерматоз – реакция замедленного типа: симптомы появляются спустя какое-то время. К тому же пыльцевые аллергии редко вызывают проблемы с кожей. Чаще — это респираторные проявления: заложенность носа, чихание, слезотечение, подкашливание. В то время как фотодерматоз, как правило, проявляет себя именно кожными проблемами. Однако точный диагноз можно поставить лишь после обследования у аллерголога и проведения аллергологического тестирования.
Онлайн консультации врачей
в мобильном приложении Доктис
Дежурный терапевт и педиатр консультируют бесплатно
Источник
Солнечная крапивница — симптомы и лечение
Солнечная крапивница – это фотодерматоз, болезнь, развивающаяся под воздействием солнечных лучей. Главный симптом болезни – сыпь, появляющаяся на коже после инсоляции. Сыпь обычно быстро и бесследно исчезает, но при новом попадании солнца на кожу – возобновляется с прежней силой. Солнечная крапивница – хроническая болезнь, которую вылечить пока невозможно (хоть иногда она спонтанно сама исчезает), но можно эффективно защитить себя от ее проявления.
Причины солнечной крапивницы
Для этой болезни характерна повышенная чувствительность к солнечным лучам различной длины. Чаще солнечной крапивницей болеют женщины и дети – до 80% всех случаев. При попадании солнца на открытые участки тела появляется сыпь и жжение (зуд). Если зайти в тень, сыпь исчезает.
Механизм развития солнечной крапивницы пока изучен недостаточно. Считается, что это ложно аллергическая реакция, так как специфических антител, характерных для аллергии, не выявлено. Скорее всего, солнечные лучи, проникая через кожу, непосредственно воздействуют на базофилы, активируя их и провоцируя выплеск гистамина и других медиаторов. Причины, по которым у одних людей происходит такая бурная реакция, а у других – нет, пока неизвестны. Возможно, у некоторых людей на коже есть определенные вещества, обладающие фотосенсибилизирующими свойствами. Исследования в этом плане продолжаются.
Но врачи выделяют ряд факторов, которые могут спровоцировать солнечную крапивницу. Это:
- Косметика, мази, дезодоранты.
- Продукты питания (сельдерей, петрушка, фенхель, инжир).
- Лекарства (некоторые антибиотики, витамины группы В, гормональные препараты).
- Сопутствующие заболевания (нарушение обмена веществ, заболевания почек).
- Наследственность (в семье есть случаи заболевания солнечной крапивницей).
Симптомы солнечной крапивницы
Основные симптомы солнечной крапивницы – сыпь и зуд. Через 10-20 минут пребывания на солнце на открытых участках кожи появляется розовая сыпь, которая быстро краснеет. Иногда сыпь возникает и на участках, закрытых легкой тканью. Пятно могут быстро переходить в мелкие волдыри. Сыпи может предшествовать зуд, но чаще зуд появляется одновременно с сыпью. Волдыри обычно исчезают через 20-30 мин, а пятна — через несколько часов.
Диагностика
Диагностика солнечной крапивницы не вызывает трудностей. Основывается на данных анамнеза, на связи с предшествующей инсоляцией. Для подтверждения диагноза врач может предложить фототест. Фототестирование не только подтверждает наличие солнечной крапивницы, но и определяет потенциально опасные места на теле. На кожу наносится определенное вещество, затем происходит облучение ультрафиолетовой лампой. Через сутки врач оценивает реакцию кожи и подтверждает или не подтверждает диагноз солнечной крапивницы.
Лечение солнечной крапивницы
Лечение солнечной крапивницы достаточно сложное. Пациентам назначают антигистаминные препараты («Кларитин», «Кестин», «Супрастин» и др.). Перед выходом на улицу можно нанести на кожу средство с пантенолом. В серьезных случаях врач назначит гормональную терапию. Если из-за расчесов присоединяется инфекция, назначается антибактериальная мазь.
В Германии солнечную крапивницу лечат с помощью плазмафереза и фототерапии, эффект от этих процедур обнадеживает.
Профилактика рецидивов
Для предупреждения рецидива солнечной крапивницы врачи советуют реже бывать на солнце, не загорать, гулять в утренние и вечерние часы. Перед выходом на улицу защищать кожу светлой одеждой с длинными рукавами, широкополой шляпой, не забывать о солнцезащитных очках. На кожу наносить специальные кремы и лосьоны с высокой степенью защиты от солнца (в зависимости от времени года), не посещать солярии.
Источник
Крапивница руках от солнца
Это приобретенное состояние без семейного анамнеза. Женщины предрасположены к нему несколько больше мужчин (60%). Пик заболевания приходится на возраст от 20 до 30 лет.В большинстве случаев причина заболевания неизвестна. Некоторые экзогенные вещества, такие как деготь, хлорпромазин, репиринаст и тетрациклин, могут провоцировать уртикарные реакции.
Хотя точный механизм действия неизвестен, есть свидетельства в пользу иммунологической природы заболевания. Из присутствующего в коже или крови хромофора под воздействием облучения образуется фотопродукт (фотоаллерген), который и вызывает крапивницу. В зависимости от результатов анализа сыворотки in vitro, а также пассивных и реверсивно-пассивных трансферных тестов различают два типа солнечной крапивницы:
- тип I: опосредуемая IgE гиперчувствительность к специфическим фотоаллергенам, которые генерируются только у пациентов с солнечной крапивницей;
- тип II: возбуждение IgE-опосредуемой гиперчувствительности к неспецифическому фотоаллергену, который генерируется как у больных, так и у здоровых лиц. Длины волн, вызывающие болезнь, обычно находятся в диапазоне между 290 и 700 нм, в 60% случаев это главным образом длины волн видимого света.
Через 5-10 мин после воздействия солнечного света (иногда источника искусственного света) пациенты испытывают зуд, эритему, а также появляются отдельные или сливающиеся волдыри, которые спонтанно исчезают в течение 1 ч.
Крапивница развивается только на облученной коже, хотя клинические очаги могут появляться и под одеждой, если она пропускает достаточное количество света. Хронически подвергающаяся инсоляции кожа (лица, рук) обычно менее склонна к поражению, чем те участки, которые, как правило, бывают закрыты.Стойкая солнечная крапивница представляет собой особый тип заболевания, строго ограниченный одними и теми же участками кожи.
В некоторых случаях имеются серьезные осложнения, такие как системные симптомы (тошнота, тревожность, абдоминальные судороги), потеря сознания и тяжелый анафилактический шок.Заболевание может спонтанно регрессировать, но, как правило, персистирует годами, а некоторые пациенты продолжают давать реакцию фоточувствительности спустя десятилетия.
Фотопроба — это наиболее надежное средство воспроизводства клинической картины и подтверждения диагноза. Облучение посредством имитирующего солнечный свет источника, оборудованного монохроматором, позволяет определить спектр действия и минимальную дозу крапивницы (МДК) для каждого волнового диапазона. Для проведения видимой фотопробы, особенно в длинноволновом диапазоне, полезным инструментом могут оказаться лазеры.
Все длины волн солнечного излучения могут вызывать солнечную крапивницу: редко одно УФЕ (290- 320 нм), часто УФА (320-400 нм) и преимущественно сине-фиолетовый спектр видимого света (400-500 нм). Уртикарную реакцию можно прекратить немедленным вторичным облучением УФА или видимым светом (спектр ингибиции). Разница в спектрах действия, о которых сообщается в литературе, зависит от различий в фотоаллергенах.
- Протопорфирия: уровни эритроцитарных протопорфиринов.
- Полиморфный фотодерматоз: высыпания начинаются от нескольких часов до нескольких дней после инсоляции и могут длиться неделю и больше: фотопроба.
- Фотоконтактный дерматит: острый характер заболевания, картина от эритемы до пузыря, разрешается через несколько дней или недель.
- Другие формы крапивницы
- Системная красная волчанка
Общие терапевтические рекомендации
- Найти подход к лечению на уровне фундаментального механизма не представляется возможным, пока не будут известны этиологические фотоантигены. В настоящее время отсутствует специфическая терапия.
- Избегать любого воздействия солнца — эффективный метод, но большинством пациентов он не принимается.
- Лечение достаточно трудное, однако некоторые методики приносят пациентам существенное или полное облегчение, хотя и временное.
Рекомендуемые методы лечения
Рекомендуется избегать солнца и носить одежду из плотной защитной ткани. У пациентов, чувствительность которых находится преимущественно в УФ-диапазоне, при применении некоторых солнцезащитных экранов широкого спектра действия минимальная доза крапивницы (МДК) может возрастать. Однако такие экраны должны обладать высокоэффективными фильтрующими свойствами не только в УФБ-, но и в УФА-диапазоне солнечного спектра. К сожалению, увеличение МДК обычно слишком мало, чтобы иметь практическое значение. Пациентам, которые реагируют на другие длины волн, чем УФ, например, на видимый свет, такие экраны не принесут никакой пользы.
Антигистаминные препараты, Н1-блокаторы
Высокие дозы неседативных антигистаминных препаратов, блокаторов Н1 (являются терапией первой линии со степенью эффективности 70%). Терапевтический эффект значительно различается у разных пациентов. Широко назначается терфенадин (240 мг/сут.), но в Европе препарат был снят и заменен фексофенадином. Пользу приносят высокие дозы цетиризина (20 мг/сут.) или лоратадина (10 мг/сут.) за 30 мин до воздействия солнца. После облучения может сразу же возникнуть эритема, но без образования волдырей.
Легкое закаливание методом фототерапии с использованием многократного воздействия УФА или видимого света либо многократного воздействия солнечного света является опробованным методом формирования толерантности, возможно вследствие истощения химических медиаторов. Однако феномен закаливания кратковременный и длится до 48 ч, поэтому требуется поддерживающее лечение.
Комбинация псоралена и УФА-облучения (ПУВА) помогает при солнечной крапивнице. В эксперименте ПУВА-терапия препятствует дегрануляции тучных клеток и высвобождению химических медиаторов. 3 сеанса в неделю в течение 8 нед.применяются в фазе разрешения, затем следует поддерживающее лечение — 1 сеанс ПУВА в неделю. Рекомендуемая доза 8-метоксипсора- лена 0, 6 мг/кг принимается внутрь за 2 ч до воздействия УФА-облучения. Начальная доза определяется согласно типу кожи или на уровне 80% от МДК у тех пациентов, которые чувствительны к УФА-облучению. Низкие дозы УФВ 0, 1-0, 25 Дж/см2 необходимы вначале, чтобы избежать провокации сыпи.ПУВА — лечение второй линии, но требуется поддерживающая терапия. Если до лечения пациенты способны находиться на солнце менее 15 мин, после ПУВА они могут выдерживать инсоляцию в течение более 2 ч.
Пациентам рекомендуется находиться на солнце 1 ч 3 раза в неделю в течение летних месяцев, чтобы сохранить толерантность.Если пациент чувствителен к излучению в УФА-дипазоне, может быть эффективной к излучению УФБ-фототерапия с использованием УФБ узкого диапазона или УФБ широкого диапазона. Можно попробовать десенсибилизацию методом пред-ПУВА УФА-облучения.
Альтернативные и экспериментальные методы лечения
Плазмаферез уменьшает симптомы у пациентов с определяемыми уровнями циркулирующих фотоаллергенов. Однако этот метод имеет потенциально тяжелые побочные действия, такие как анафилактические реакции. В исключительных случаях, когда традиционные методы лечения тяжелой инвалидизирующей крапивницы оказываются неэффективными, применяют плазмаферез, который приводит к уменьшению фоточувствительности пациента до такой степени, что ПУВА дает эффект и достигается длительный период ремиссии.
Различные другие препараты
Имеются отдельные сообщения об эффекте лечения противомалярийными препаратами, Р-каротином, циметидином и доксепином. По нашему опыту, синтетические противомалярийные препараты, каротиноиды, никотинамид или гаммаглобулины не дают эффекта.Очень тяжелые случаи можно лечить циклоспорином или внутривенным введением иммуноглобулинов.
Источник